Résumé : La spasticité, composante de la motricité après Accident Vasculaire Cérébral (AVC) peut avoir un versant douloureux. Nous montrons et discutons de la place de la NeuroAcupuncture dans la prise en charge de cette composante de la spasticité.
Mots clés : Spasticité, douleur, Accident Vasculaire Cérébral, NeuroAcupuncture
Summary: Spasticity, a component of motricity after Cerebral Vacular Accident (CVA) can have a painful side. We show and discuss the place of NeuroAcupuncture in the management of its treatment.
Key words: Spasticity, Pain, Stroke, NeuroAcupuncture
Introduction
Après une première partie concernant l’appareil locomoteur et le rachis [1], une seconde s’intéressant aux douleurs de moignons d’amputation [2], nous abordons dans cette troisième partie l’application de la NeuroAcupuncture à deux formes de douleurs neurologiques : la spasticité douloureuse des séquelles d’Accident Vasculaire Cérébral (AVC), les douleurs spastiques dans la Sclérose en plaque (dans un article ultérieur).
La NeuroAcupuncture se révèle supérieure aux antalgiques de palier II et III. Elle est complémentaire aux autres traitements en Médecine Physique et intégrée à la prise en charge des patients hospitalisés ou en consultations externes.
Qu’est-ce que la spasticité ?
C’est une atteinte du système nerveux central (voie pyramidale) qui se caractérise par une hypertonie musculaire liée à une exagération du réflexe d’étirement (vitesse dépendante) ; associée à une faiblesse musculaire et des douleurs musculaires et articulaires ; s’accompagnant de contractions musculaires involontaires (spasmes). Dans les formes sévères de la maladie ou au cours de l’évolution et de l’aggravation, les muscles sont contractés de façon permanente, amenant à la grabatisation des patients.
La spasticité se caractérise par une grande variabilité dans le temps. Son intensité peut varier parfois au cours d’une même journée.
Dans quelles pathologies est-ce que se développe la spasticité ? On la rencontre après accidents vasculaires cérébraux (AVC) ; dans la Sclérose en Plaque ; les lésions médullaires ; après traumatismes crâniens ; dans la paraplégie spastique héréditaire et l'infirmité motrice d’origine cérébrale (IMC).
Quels traitements pour la spasticité ?
La kinésithérapie est la principale base des traitements non pharmacologique : postures, prévention des rétractions, étirements, renforcement musculaire (renforcement des agonistes et inhibition des antagonistes), travail de la coordination. Le kinésithérapeute apprend également au patient à faire des auto-étirements. Pratiqués quotidiennement, ils sont très efficaces et améliorent la qualité de vie de ceux qui acceptent cette contrainte
L’ergothérapie, orientée sur les gestes de la vie quotidienne et l’autonomie, concerne principalement, les membres supérieurs et la dextérité manuelle. Elle propose des adaptations aux nouvelles contraintes auxquelles le patient est confronté.
Parmi les traitements pharmacologiques : Baclofène et le Dantrium par voie orale et la toxine botulique par voie injectable. Parfois une neurolyse chimique est utilisée (alcoolisation des nerfs obturateurs par exemple). Dans certaines situations un geste chirurgical est effectué (pied varus par exemple dans les AVC). A noter que le recours à la pompe à baclofène intrathécale devient plus fréquent : le baclofène est diffusé en continu, directement dans la moelle épinière.
Douleur et spasticité
Dans la spasticité, le versant douloureux est rarement au premier plan. Les étirements qui luttent contre les rétractions des muscles, des tendons, des fascias peuvent être douloureux. La toxine botulique est depuis quelques années indiquée dans la douleur spastique. Les médicaments antalgiques ne sont pas appropriés à prendre en charge ces douleurs.
Les évaluations
L’échelle Asworth modifiée est la plus fréquemment utilisée (MAS : Modified Asworth Scale). Elle permet d’évaluer la spasticité selon une échelle de 0 (pas d’hypertonie) à 5 (hypertonie majeure). Utilisée au début de notre prise en charge en NeuroAcupuncture de la spasticité douloureuse, son utilisation a été abandonnée car le décubitus pendant 30 mn modifiait à lui seul la spasticité.
Nous nous sommes limités à l’échelle numérique de la cotation de la ou des douleurs ressenties par le patient. A quoi s’ajoutent des paramètres comme l’utilisation ou non d’aides techniques (différents types de cannes) et le périmètre de marche, la capacité à utiliser des escaliers.
Bilan préalable à la pose des aiguilles
Dans notre pratique, le temps initial de la première consultation est l’interrogatoire du patient (et/ou de son accompagnateur). Ces informations sont complétées par les compte-rendus d’hospitalisation ou de consultations spécialisées. Les différentes formes de douleurs ressenties par le patient, brûlures, torsion, fourmillements…, les horaires, les facteurs influençant - aggravant ou améliorant - sont enregistrées. La géographie des tableaux douloureux est également notée ainsi que les médicaments pris, leur efficacité, leurs effets secondaires. Les douleurs sont cotées sur une échelle numérique de 0/10 à 10/10.
La palpation à la recherche des trigger points
La palpation, temps essentiel de la NeuroAcupuncture, complète l’examen clinique. Ensuite, on choisit les points à puncturer : points hyperalgiques dans un territoire douloureux, trigger points spastiques douloureux à la palpation mis en évidence par la mobilisation active ou passive des segments de membres.
La manipulation spécifique de l’aiguille appelée deqi
De qi : de 得 saisir, qi 氣énergie, souffle. Cette technique est empruntée à l’Acupuncture Classique, chinoise et japonaise. Mais elle est légèrement modifiée : le travail de l’aiguille associant mouvement vertical et rotatoire cherche à déclencher la ou les douleurs et/ou leurs irradiations ressenties par le patient. Quand il y a identité entre douleurs spontanées, douleurs provoquées par la palpation et celles déclenchées par le deqi, les chances de succès sont maximums (figure 1).
Dans le contexte des douleurs neurologiques, la durée de pose des aiguilles est prolongée au-delà d’une demi-heure parfois jusqu’à 45 mn, dans une position confortable. La détente, la relaxation voire la somnolence peuvent être bénéfiques.
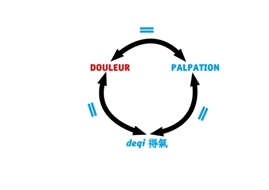
Figure 1. Quand douleur ressentie par le patient - douleur provoquée par l’examen clinique et la palpation - douleur ressentie à la recherche du deqi sont proches ou identiques, les chances d’efficacité de la NeuroAcupuncture sont maxima.
Au-delà de la cartographie des Points et Méridiens
La pratique de la NeuroAcupuncture se libère des Atlas des Points d’Acupuncture Classique : tout point douloureux est susceptible de recevoir une aiguille (Sun Se Miao (孙思邈, dynastie Tang, 618-907).
Selon notre expérience, nous allons voir quelle place peut occuper la NeuroAcupuncture dans la spasticité AVC.
Spasticité, douleurs et rééducation après AVC
Au stade de récupération motrice après un accident vasculaire cérébral, la spasticité qui l'accompagne peut rendre la rééducation difficile, d'autant plus si elle provoque des douleurs. La toxine est rarement pratiquée à ce stade. L'utilisation des aiguilles d'acupuncture est une option non reconnue (et peu documentée). Cependant, si l'action sur la spasticité est modeste et limitée dans le temps (une demi-journée à 2-3 jours), son action sur la douleur est plus importante et prolongée (plusieurs jours). Les séances d'acupuncture peuvent être répétées à intervalles rapprochés (2 par semaine) contrairement à la toxine botulique. Cette répétition permet une accumulation des bénéfices.
Sollicité par les kinésithérapeutes prenant en charge les patients hospitalisés, le médecin acupuncteur agit en fonction des besoins. Exemple (Figure 2 et 3) : un patient âgé de 45 ans, hémiplégie gauche il y a 2 mois. La rééducation est limitée par des douleurs provoquée à la mobilisation passive en extension des doigts et du poignet du côté hémiplégique. La palpation des corps musculaires des muscles fléchisseurs des doigts et du poignet permet d’isoler des trigger points spastiques (Note 1). Le bénéfice intervient sous quelques minutes, avec relâchement musculaire et possibilité pour le kinésithérapeute de poursuivre sa prise en charge.
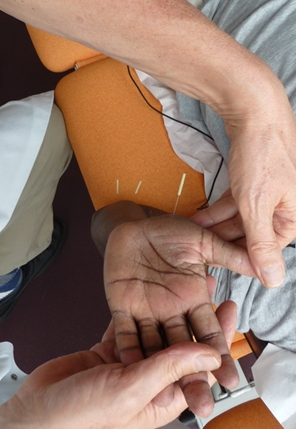
Figure 2. Puncture des points gâchettes spastiques douloureux à la mobilisation et à l’étirement des muscles fléchisseurs des doigts et du poignet. Stade de récupération motrice après un AVC.
Pour lire l'article complet, veuillez-vous cliquer en haut et à droite de l'écran sur l'icône des 3 barres horizontales.
Puis entrez votre identifiant et mot de passe fourni lors de votre abonnement par l'intermédiaire de l'ASMAF-EFA ou en vous abonnant à cet endroit.
|
Dr Patrick Sautreuil Trésorier de l’ASMAF-EFA
Conflit d’intérêt des auteurs : aucun. |
Dr Zina Matashyan Anesthésiologie, Réanimation et Médecine de la Douleur, Séville, Espagne.
|
Pr Philippe Thoumie Université Paris Sorbonne, Service de Rééducation Neuro-Orthopédique, Hôpital Rothschild AP-HP, 75012 Paris.
|
||
Note
1 : Cette technique de repérage est également utilisée par les « injecteurs » de toxine. Ils se réfèrent également aux cartographies de points et orientations de l’aiguille d’injection édité par les laboratoires. Ils s’aident de l’EMG pour repérer les plaques motrices. Le recours à l’injection de toxine sous échographie s’est par ailleurs récemment banalisé.
Références
- Sautreuil P., Brignol T.N., Mazevet D., Thoumie P. Acupuncture dans les douleurs myofasciales des neurodystrophies musculaires : quels effets ? Acupuncture & Moxibustion. 2020; 19 (1)
- Sautreuil P., Del Fabro F., Vignal D, Lassaux A., Mantashyan Z., Thoumie P. La Neuro-Acupuncture en Médecine Physique, antalgique de niveau IV ! Deuxième partie : Douleurs d’amputations et Neuro-Acupuncture. Acupuncture & Moxibustion, 2021, 20 (2)
- Vados L. et Al, Effectiveness of acupuncture combined with rehabilitation for treatment of acute or subacute stroke: a systematic review. Acupunct Med 2015;0:1–8. doi:10.1136/acupmed-2014-010705
- Shi L. H., et Al, Acupuncture for poststroke spasticity A protocol of a systematic review and meta-analysis Medicine (2019) 98:39 www.md-journal.com
- Xu L, Wang M, Li F, et al. Acupuncture combined with rehabilitation training for the limb spasm after stroke [in Chinese]. Zhongguo Zhen Jiu 2017;37:696–700.]
- Fernández-de-Las-Peñas C. et Al. Is dry needling effective for the management of spasticity, pain, and motor function in post-stroke patients? A systematic review and meta-analysis. Pain Med 2021;22:131-41. ]
- Zhao J-G et al. Effect of acupuncture treatment on spastic states of stroke patients. J Neurol Sci. 2009;276(1–2):143–7
- Mukherjee M et al. The effect to electro-acupuncture on spasticity of the wrist joint in chronic stroke survivors. Arch Phys Med Rehabil. 2007;88(2):159–66
- Li H.Q. et Al., A clinical study to assess the influence of acupuncture at “Wang’s Jiaji” acupoints on limb spasticity in patients in convalescent stage of ischemic stroke: study protocol for a randomized controlled trial. Evid Based Complement Alternat Med. 2014. https://doi.org/10.1155/2014/715351.
- Zhu Y., Yang Y.J., Li J.N. Does acupuncture help patients with spasticity? A narrative review. Ann Phys Rehabil Med (2018), https://doi.org/10.1016/j.rehab.2018.09.010
- Valencia-Chulián R, et Al. Dry needling for the management of spasticity, pain, and range of movement in adults after stroke: a systematic review. Complement Ther Med 2020;52:102515.]
- Wang H-Q. et Al, Effects of Acupuncture Treatment on Lower Limb Spasticity in Patients Following Hemorrhagic Stroke: A Pilot Study. Eur Neurol 2019;81:5–12 DOI: 10.1159/000499133
- Sung Min Lim et Al. Acupuncture for Spasticity after Stroke: A Systematic Review and Meta-Analysis of Randomized Controlled Trials, Evidence-Based Complementary and Alternative Medicine Vol. 2015, Article ID 870398 http://dx.doi.org/10.1155/2015/870398
- Sánchez-Mila Z, et al. Effects of dry needling on post- stroke spasticity, motor function and stability limits: a randomised clinical trial . Acupunct Med 2018;0:1–9. doi:10.1136/acupmed-2017-011568
- Zhao W.L., Efficacy and Safety of Transcutaneous Electrical Acupoint Stimulation to Treat Muscle Spasticity following Brain Injury: A Double-Blinded, Multicenter, Randomized Controlled Trial, PLOS ONE | DOI:10.1371/journal.pone.0116976 February 2, 2015
- Huang Y.-J. et Al. Efficacy of Scalp Acupuncture in Patients With Post-stroke Hemiparesis: Meta-Analysis. Frontiers in Neurology | www.frontiersin.org December 2021 | Volume 12 | Article 746567
- Qiu X. et Al.Fire Acupuncture versus conventional acupuncture to treat spasticity after stroke: A systematic review and meta-analysis. PLOS ONE https://doi.org/10.1371/journal.pone.0249313 April 9, 2021
- Pak Chun Chau J. et Al, Effects of Acupuncture on the Recovery Outcomes of Stroke Survivors with Shoulder Pain: A Systematic Review. Frontiers in Neurology January 2018 doi: 10.3389/fneur.2018.00030