Résumé : Le myome utérin est une pathologie féminine très fréquente responsable de ménométrorragies et d’algies pelviennes. Les causes classiques peuvent être génétiques et hormonales essentiellement. La thérapeutique occidentale va de l’abstention thérapeutique à l’hystérectomie en passant par les traitements médicamenteux, la myomectomie et l’embolisation artérielle. L’acupuncture est une alternative pour les patients. Les causes du myome en acupuncture peuvent être multiples : une tension émotionnelle causant une Stagnation du qi responsable d’une Chaleur du Sang ou d’une Stagnation du Sang ; le surmenage et les excès sexuels causant un Vide du Foie et un vide du yin des Reins entrainant une Chaleur-Vide perturbant le Sang ; un surmenage physique et les maladies chroniques affaiblissement la Rate ; l’accouchement. Après étude d’un cas clinique, il semblerait que l’acupuncture soit utile et semblerait efficace dans les méno-métrorragies. Elle pourrait même être tentée en première intention. Mots-clés : acupuncture – gynécologie – myome utérin.
Summary: Uterine myoma is a very frequent feminine pathology responsible for menometrorrhagia and pelvic pain. Occidental therapy could be therapeutic abstention, drug therapy, myomectomy, arterial embolization or hysterectomy. Acupuncture is an option for patients. There are several causes of myoma: emotional tension causing a qi stagnation responsible for Blood warmth or Blood stagnation; overwork and sexual excess causing Lever and Kidney yin emptiness responsible for Warmth-Emptiness perturbing the Blood; physical overwork and chronic disease causing Spleen Weakness; child delivery. After studying a clinical case, it would seem that acupuncture is useful and would seem effective in menorrhagia. It could even be tried as a first intention. Keywords: acupuncture – gynecology – uterine myoma.
Introduction
Le myome utérin est la pathologie féminine la plus fréquente qui concerne 20% des femmes de plus de 35 ans. Il est responsable de ménométrorragies et d’algies pelviennes, et représente la première cause d'hystérectomie en France. C’est une tumeur bénigne bien limitée, encapsulée, vascularisée, développée à partir du muscle utérin et constituée de tissu musculaire lisse utérin et tissu fibreux. Sur le plan histologique, ce sont des léiomyomes. Macroscopiquement, un fibrome est une masse dure plus ou moins arrondie de volume variable (d’un grain du riz à une tête de nouveau né). Les localisations possibles sont intra-murales, sous-muqueux, intra-cavitaires et sous-séreux. Ils sont souvent multiples. La confirmation diagnostique se fait principalement par une échographie pelvienne [1].
Étiopathogénie occidentale
Différents facteurs sont impliqués [2-8]
- Des facteurs génétiques peuvent être en cause comme la mutation ou réarrangement du bras long du chromosome 7, la duplication région q13-15 du chromosome 12, q23-24 du chromosome 14 ou les réarrangements impliquant le chromosome 6 p21 et le chromosome 10 q22.
- Les facteurs hormonaux jouent également un rôle avec l’action favorisante des œstrogènes. Il n’y pas de fibrome avant puberté. Leur volume augmente à la grossesse, à la péri-ménopause et en cas de traitement oestrogénique. Il y a une régression de leur volume après la ménopause. Il est important de noter qu’il existe presque constamment une hyperplasie endométriale associée, qui est responsable de troubles hémorragiques. La progestérone inhibe la mort cellulaire programmée (rôle trophique). La prolactine a une activité mitotique au niveau de la cellule du myome et sur les cellules myométriales normales.
- Les facteurs de croissances régulés par les stéroïdes.
Les traitements occidentaux qui peuvent être proposés
- Une abstention si asymptomatique.
- Un traitement médical par progestatifs, agonistes des LHRH, antifibrinolytiques, AINS, modulateurs sélectifs des récepteurs de la progestérone ou danazol selon la symptomatologie.
- Un traitement chirurgical par myomectomie, hystérectomie totale ou embolisation selon les indications.
Étiopathogénie acupuncturale
Les quatre causes principales sont [9] :
- Les tensions émotionnelles causant une stagnation du qi pouvant se transformer en Feu qui affecte le Foie, organe qui stocke le Sang, pouvant donner une Chaleur du Sang. La Chaleur agite le Sang qui sort alors des vaisseaux. Cette Stagnation du qi peut aussi causer des Stases du Sang qui empêche que le Sang neuf prenne sa place. Il doit alors s’écouler.
- Le surmenage et les excès sexuels qui affaiblissent le Foie et le yin des Reins qui sur une durée importante peut entrainer une Chaleur-Vide, perturber le Sang et amener le Sang à sortir des vaisseaux. Ce Vide yin peut aussi provoquer lui-même des saignements importants (sans Chaleur-Vide) car ce yin des Reins ne retient pas le Sang.
- Le surmenage physique et les maladies chroniques qui affaiblissent la Rate qui ne contrôle plus le Sang qui s’écoule alors.
- L’accouchement.
Cas clinique
- Madame P., 46 ans, présentait, lors de sa première visite en novembre 2014 des ménométrorragies causées par des fibromes et asthénie depuis 4 mois (figure 1). Elle est mariée, 3 enfants de 14, 11 et 8 ans. Elle avait subi une myomectomie utérine partielle de la partie bombante d’un myome sous muqueux d’environ de 2 cm. Un antécédent de myome chez la mère et la sœur a été retrouvé.
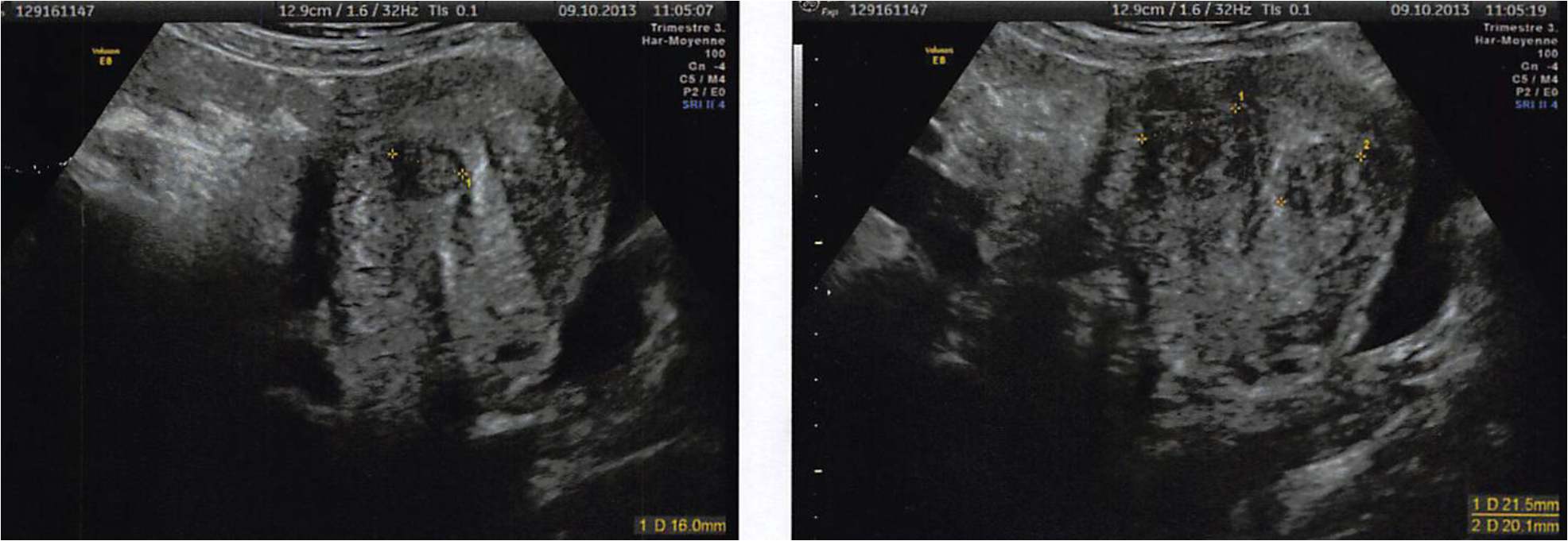
Figure 1. Les multiples myofibromes observés en octobre 2013 ayant nécessité une myomectomie partielle
- Ces troubles ont commencé en juillet 2014 sans amélioration malgré l’introduction depuis juillet 2014 par son gynécologue de l’acide tranexamique (spotoff®) à la demande dans le but de réguler les hémorragies, d’une hormonothérapie par l’acétate de nomégestrol (lutényl®) 10 à raison d’un comprimé les vingt derniers jours du cycle avec arrêt pendant sept jours et d’une supplémentation ferrique. Nous lui avons alors demandé d’arrêter les deux premiers traitements suscités et nous lui prescrit des compléments alimentaires composés de sélénium, vitamines C et E en débutant l’acupuncture à raison d’une séance par semaine sauf durant les vacances scolaires.
- Il s’agissait d’un excès de yin du bas avec un dysfonctionnement Foie-Rate en excès de yin. Nous avons donc tonifié le yang une fois par semaine jusqu’au mois de mars 2015 avec zusanli 36E, yanglingquan 34VB, shenmai 62V, zulinqi 41VB en tonification. Nous avons également tonifié le Feu de la Rate (car la Rate ne se laisse pas disperser en ce qui concerne le yin) en poncturant le yangfu 38VB en tonification. Nous avons aussi dispersé le Foie pour diminuer le saignement en poncturant ganshu 18V en dispersion et en dispersant son point saisonnier. Comme elle était par moment frileuse, nous avons poncturé sporadiquement le hegu 4GI pour tonifier le yang du haut [10].
- En avril 2015, les méno-métrorragies ont nettement diminué (la quantification restait difficile). La patiente a pu retrouver une activité professionnelle et personnelle acceptable mais avec persistance d’une gêne quotidienne durant les menstruations. Les séances avaient été espacées à 2 fois par mois.
En juin 2015, Bien qu’elle ne présente pas de douleur particulière, elle présentait des transpirations avec une envie de courir après manger toujours associés à des fibromes, des pertes sanguinolentes avec du sang coagulé : ceci laissait paraitre un trouble du renmai. Elle présentait les mains glacées et craignait le froid ce qui ressemblait à une atteinte du shaoyin. Devant cette association, nous avons poncturé zhongwan 12 VC, fuai 16Rte, ainsi que dadun 2Rte, point ying, et taibai 3Rte, point shu, du méridien de la Rate en continuant les autres points poncturés au début [11].
- Elle présentait une dyspnée d’effort lié à une anémie par carence martiale que nous avons supplémentée.
Une normalisation avait été constatée dès juillet 2015. Nous l’avons revu en septembre 2015 puis tous les mois juste avant ses menstruations.
- En décembre 2015, une échographie de contrôle montrait qu’il y avait une légère augmentation de volume des fibromes mais surtout un assèchement des adénomyomes, principaux responsables des ménorragies (figure 2).
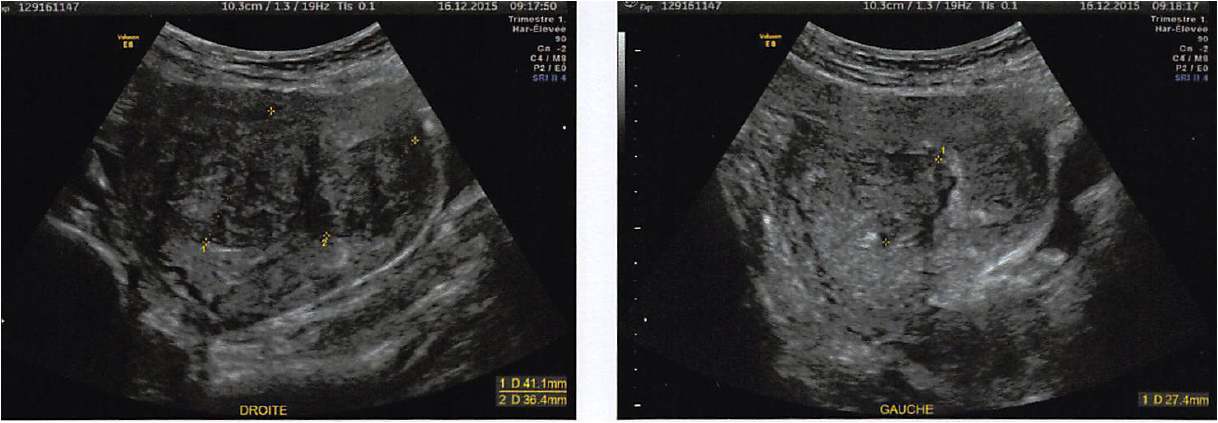
Figure 2. Atteinte toujours polyfibromateuse le 19/12/2015. Malgré l'amendement des signes cliniques, on note une légère augmentation volumétrique de la plupart des entités myomateuses connues, et quelques myomes supplémentaires comme le myome principal fundique postérieur paramédian droit, interstitiel à dôme sous muqueux (classe 2, mesurant à présent 43 x 37 mm, au lieu de 33 mm), et le myome corporéal postérieur gauche (classe 2, mesure 30 mm au lieu de 22). Par contre, on note des lésions d’adénomyose interne connues en voie d’assèchement.
- Une récidive importante est survenue fin décembre 2015. La poursuite des séances tous les mois a permis que tout rentre dans l’ordre.
- Nous noterons que la durée des cycles menstruels s’est allongée, en passant de 25 jours à 28 jours.
Conclusion
Voici un cas montrant l’utilité de l’acupuncture en cas de ménométrorragies rebelles aux traitements par hormonothérapie. De plus, cette guérison a pu être objectivée, d’une part par la clinique mais aussi par l’échographie montrant un assèchement des adénomyomes responsables de l’hémorragie.
Dr Maryam Bellis-Chahim
* Cette adresse e-mail est protégée contre les robots spammeurs. Vous devez activer le JavaScript pour la visualiser.
Conflit d’intérêts : aucun
Références
- CourbièreB, Carcopino X. Gynécologie obstétrique. Vernazobre; Edition 2006-2007.
- Fernandez H, Gervaise A, de Tayrac R. Fibromes utérins: EMC 2002.
- Ardaens Y. Imagerie des fibromes. J Gynecol Obstet Biol Reprod. 2007;36(2):23-30.
- Viklos G, Allaire C et al. Prise en charge des léiomyomes utérins. Directives cliniques de la SOGC. 2015;318. [cité le 20/12/2016]. Available from URL : http://www.jogc.com/article/S1701-2163(15)30339-X/pdf
- Agence française de sécurité sanitaire des produits de santé (AFSSPS). Les traitements médicamenteux du fibrome utérin. Recommandations de bonne pratique. 2004.[cité le 20/12/2016]. Available from URL :http://www.esculape.com/gynecologie/fibrome_trt_afssaps_2004.pdf
- Collège National des Gynécologues et Obstétriciens Français (CNGOF). Actualisation de la prise en charge des fibromes. Recommandations pour la pratique clinique. 2011.[cité le 20/12/2016]. Available from URL : http://http://www.cngof.asso.fr/D_TELE/RPC_fibrome_2011.pdf.
- Haute Autorité de Santé (HAS). Myomectomie vaginale Rapport d’évaluation technologique. 2008. [cité le 20/12/2016]. Available from URL : http://http://www.has-sante.fr/portail/upload/docs/application/pdf/2008-12/rapport_myomectomie.pdf.
- Munro MG, et al. For the FIGO Working Group on Menstrual Disorders. FIGO classification system (PALM-COEIN) for causes of abnormal uterine bleeding in non-gravid women of reproductive age. Fertil Steril. 2011;95(7):2204-8, 2208.
- Macioccia G. La pratique de la médecine chinoise. 1eédition. Bruxelles: Satas; 1997.
- Borsarello J-F. Aide-mémoire d’un acupuncteur traditionnel. Masson,Collection Abrégé: Issy-les-moulineaux; 2007.
- Chamfrault A, Nguyen Van Nghi. L’énergétique humaine en médecine chinoise, tome 6: Chamfrault: Angoulème; 1969.




 Résumé : Une expérience de traitement de l’aménorrhée secondaire par acupuncture a été réalisée sur 25 patientes âgées de 17 à 35 ans. Globalement, 56 % de bons résultats (14 cas) ont été obtenus. L’efficacité du traitement par acupuncture dépend de l’origine de la pathologie et des antécédents personnels des patientes. Six facteurs déterminants pour la réussite du traitement par acupuncture ont été identifiés : 1/ l’origine hypotalamique de l’aménorrhée, 2/ l’absence d’antécédents d’anorexie mentale, 3/ la faible ou moyenne importance du désordre hypothalamo-hypophysaire, 4/ l’existence d’un facteur "stress", 5/ la rééquilibration neuro-végétative et 6/ la rééquilibration énergétique. Ainsi, ces résultats montrent que l’acupuncture est un traitement de choix pour la restauration de la fonction ovulatoire. Par ailleurs, du fait de sa parfaite innocuité, l’acupuncture devrait être utilisée systématiquement en première intention dans le traitement de tous les troubles fonctionnels neuro-hypophysaires. Dans cette étude, on observe que l’acupuncture permet la guérison de l’aménorrhée normoprolatinémique par la régulation de l’activité du système nerveux autonome. L’analyse de ces résultats, à la lumière des récentes recherches en électroacupuncture expérimentale, révèle l’existence potentielle de phénomènes impliquant d’étroites relations neuro-neuroniques, liés notamment à l’effet du stress sur l’activité hypothalamique et hypophysaire. Mots-clés : acupuncture –aménorrhée – électroacupuncture expérimentale – naloxone – prolactine – système nerveux autonome.
Résumé : Une expérience de traitement de l’aménorrhée secondaire par acupuncture a été réalisée sur 25 patientes âgées de 17 à 35 ans. Globalement, 56 % de bons résultats (14 cas) ont été obtenus. L’efficacité du traitement par acupuncture dépend de l’origine de la pathologie et des antécédents personnels des patientes. Six facteurs déterminants pour la réussite du traitement par acupuncture ont été identifiés : 1/ l’origine hypotalamique de l’aménorrhée, 2/ l’absence d’antécédents d’anorexie mentale, 3/ la faible ou moyenne importance du désordre hypothalamo-hypophysaire, 4/ l’existence d’un facteur "stress", 5/ la rééquilibration neuro-végétative et 6/ la rééquilibration énergétique. Ainsi, ces résultats montrent que l’acupuncture est un traitement de choix pour la restauration de la fonction ovulatoire. Par ailleurs, du fait de sa parfaite innocuité, l’acupuncture devrait être utilisée systématiquement en première intention dans le traitement de tous les troubles fonctionnels neuro-hypophysaires. Dans cette étude, on observe que l’acupuncture permet la guérison de l’aménorrhée normoprolatinémique par la régulation de l’activité du système nerveux autonome. L’analyse de ces résultats, à la lumière des récentes recherches en électroacupuncture expérimentale, révèle l’existence potentielle de phénomènes impliquant d’étroites relations neuro-neuroniques, liés notamment à l’effet du stress sur l’activité hypothalamique et hypophysaire. Mots-clés : acupuncture –aménorrhée – électroacupuncture expérimentale – naloxone – prolactine – système nerveux autonome.